Коли виникають проблеми з кишечником, завжди постає питання про визначення першопричини стану. Діагностика цих захворювань складна. Довжина кишечника становить близько 5 метрів, знайти проблемне місце зовсім не просто. Для діагностики існує безліч методик, в тому числі УЗД і колоноскопія. Що вибрати?
УЗД
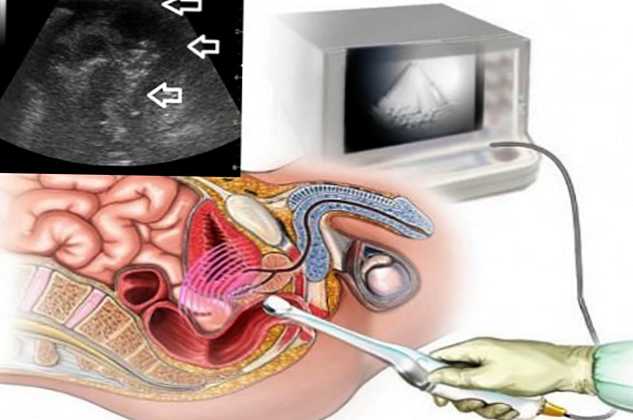
- Метод заснований на різному відображенні ультразвукових хвиль від тканин і органів. Датчик фіксує цю різницю, виводить зображення на екран.
- абсолютно безпечно.
- економічно.
- Вимагає спеціальної підготовки.
- Використовується в діагностиці хвороб кишечника рідше, ніж інші методики. У порожнині кишки присутні гази, що заважає датчику правильно відображати структуру органу. Можливі похибки через перистальтики.
- Обстежити можна все відділи шлунково-кишкового тракту. Інформативність їх відображення можна розподілити по спадаючій наступним чином: пряма, товста і сигмовидна, тонка кишка.
Показання до призначення УЗД - підозра на запальні захворювання, травму, онкологічний процес, непрохідність.

колоноскопія
- Метод візуалізації товстого кишечника за допомогою спеціального ендоскопа з камерою на кінці
- Вимагає ретельної підготовки, особливо очищення кишки від вмісту і премедикації (введення заспокійливих і знеболюючих лікарських засобів перед процедурою).
- Методика безпечна в більшості випадків.
- Процедура може бути болюча, але є можливість її проведення під наркозом.
- Перевірити таким чином можна тільки товстий кишечник, іноді вдається оцінити кінцеву частину тонкої кишки.

Показання до колоноскопії - підозра на онкологічний процес, травму, запалення, непрохідність, дивертикули товстої кишки.

Ультразвукова діагностика і колоноскопія мають мало спільного. Обидві методики дозволяють візуалізувати кишечник, мають відносно невелику вартість, вимагають спеціальної підготовки перед проведенням дослідження.
Відмінності колоноскопії і УЗД
інформативність
Колоноскопія дозволяє чітко побачити патологічний процес, визначити його характер і локалізацію. При наявності новоутворень в стінці або просвіті кишечника - взяти матеріал на біопсію, щоб з більшою ймовірністю уточнити вид пухлини. Однак оцінити при колоноскопії можна лише товстий кишечник.
УЗД дозволяє тільки побічно судити про наявність тієї чи іншої патології на всьому протязі кишечника. Безліч спотворень від перистальтики і вмісту цього органу робить методику недостатньо інформативною. При підозрі на новоутворення після ультразвукового дослідження доведеться проводити колоноскопію, щоб взяти матеріал на гістологію.
Безпека
Обидва методи досить безпечні. УЗД не викликає ніяких неприємних відчуттів, може бути проведена дітям і вагітним. Колоноскопія - неприємна, а іноді і хвороблива процедура, що вимагає премедикації. Звідси і можливі ускладнення:
- Побічні ефекти від лікарських препаратів, що вводяться перед дослідженням.
- Різні реакції пацієнта на біль.
- У дуже рідкісних випадках можлива перфорація кишечника ендоскопом, з подальшим хірургічним втручанням.
- При проведенні обстеження під наркозом збільшуються ризики, пов'язані з його застосуванням.
Дітям і вагітним не рекомендується проведення колоноскопії без вагомих на те підстав.
підготовка
Для УЗД необхідно очистити кишечник і не є перед дослідженням, дотримуватися дієти за пару днів до процедури. Уникати продуктів збільшують газоутворення (хліб, фрукти, бобові, капуста). Іноді необхідно використовувати препарати, що зменшують явища метеоризму.
Перед колоноскопією необхідно ретельно очистити кишечник, для цього напередодні і в день дослідження проводяться або клізми, або приймається осмотичний проносний. За день до процедури рекомендується не їсти, не застосовувати лікарські препарати, які можуть пофарбувати стінку кишки (препарати заліза, активоване вугілля та інші)
вартість
Ультразвукове дослідження обійдеться набагато дешевше, ніж колоноскопія. Вартість останньої збільшується при використанні наркозу.
Протипоказання
Колоноскопія не проводиться пацієнтам, які перебувають у важкому стані. Також є ряд відносних протипоказань: недавнє хірургічне втручання, пахова або пупкова грижа, кишкова кровотеча.
Єдине відносне протипоказання до ультразвукового дослідження - значне пошкодження шкірних покривів передньої черевної стінки.
Методика проведення
УЗД проводять або через передню черевну стінку, або трансректально. У першому випадку методика не відрізняється від ультразвукового обстеження органів черевної порожнини. У другому - використовується спеціальний ректальний датчик, в кишечник вводиться невелика кількість рідини, що грає роль контрасту.
При колоноскопії в пряму кишку вводиться гнучкий ендоскоп і просувається на максимально можливу відстань. Лікар бачить кольорову картинку з камери колоноскопа на екрані. Через ендоскоп також можна ввести спеціальні інструменти для взяття біопсії.Який метод вибрати в конкретній ситуації?
- Для дослідження прямої кишки (при підозрі на геморой, хвороба Крона, онкологічні захворювання) досить ультразвукової діагностики. Трансректальний датчик, перебуваючи в безпосередній близькості до стінки кишки, дає точну інформацію
- При підозрі на онкологічний або запальний процес перевагу варто віддати колоноскопії. Тільки цей метод дозволяє взяти біопсію підозрілої ділянки, верефіціровать таким чином характер процесу.
- Якщо переважають симптоми ураження тонкого кишечника - ультразвукове дослідження дасть невелику, але значиму інформацію про його стан. Колоноскопом далі товстого кишечника не проникнути.
- Дітям можна проводити обидві процедури. Однак колоноскопія в дитячому віці можлива тільки під наркозом, а це загрожує ускладненнями. Тому перевага віддається менш інформативною, але більш безпечної ультразвукової діагностики.
- У вагітних жінок УЗД малоинформативно, через зсув кишечника збільшеною маткою. А колоноскопія під час вагітності не відображено, зважаючи на велику психоемоційного навантаження і небезпеку перфорації стінки органу. У цієї групи пацієнтів використовуються інші способи діагностики.
Кишечник складний для діагностики, тому обидва розглянутих методи швидше доповнюють один одного і використовуються спільно. У будь-якому випадку, прийняти остаточне рішення пацієнту повинен допомогти лікар.